Неврологические синдромы. Симптомы и синдромы. Патологические реакции безусловных рефлексов
Топическая диагностика поражения нервной системы
Дополнительные методы исследования
Постановка диагноза в неврологии имеет свои особенности. Врач, обследующий больного с поражением нервной системы, всегда ищет ответ на два основных вопроса:
Где находится патологический очаг?
Каков характер патологического процесса?
При этом в большинстве случаев нет возможности увидеть глазами патологический очаг или его пропальпировать, так как головной мозг заключен в костный футляр – кости черепа, а периферическая нервная система расположена в глубине мягких тканей. Для того чтобы ответить на эти вопросы, невролог прежде всего должен уметь выявлять симптомы и синдромы поражения нервной системы.
Таким образом, вырисовывается трехступенчатая схема неврологического диагноза:
1. Сначала ставится синдромальный диагноз на основании тщательно проведенного клинического неврологического обследования;
2. На основании анализа выявленных симптомов и синдромов выставляется топический диагноз, т.е. определяется место поражения в нервной системе. На этом этапе широко используются дополнительные методы исследования. Они позволяют подтвердить рабочую гипотезу врача в отношении сути болезни и играют ключевую роль в проведении дифференциальной диагностики.
3. На заключительном этапе после проведения дифференциального диагноза выставляется нозологический диагноз. Правильно выставленный нозологический диагноз позволяет назначить соответствующее лечение.
Подобная трехэтапная схема диагностики в неврологии является вполне логичной, отработанной в течение многих десятилетий несколькими поколениями неврологов. Четкое соответствие ей значительно облегчает диагностическую работу, особенно молодым врачам.
Основные невропатологические синдромы
Общемозговые симптомы и синдромы
Возникают вследствие повышения внутричерепного давления, увеличения объема мозга, затруднения оттока цереброспинальной жидкости через ликворопроводящие пути (водопровод мозга, отверстия Лушки, Мажанди), раздражения сосудов и оболочек мозга, ликвородинамических нарушений.
К общемозговым симптомам относят нарушения сознания, головную боль, головокружение, рвоту, генерализованные судорожные приступы. Эти симптомы могут иногда возникать и как проявление локального поражения мозга.
Нарушения сознания. Кома – полная утрата сознания, отсутствие активных движений, потеря чувствительности, утрата рефлекторных функций, реакций на внешнее раздражение, расстройство дыхания и сердечной деятельности.
При сопоре сохраняются отдельные элементы сознания, реакция насильные болевые и звуковые раздражения.
Сомноленция – легкая степень нарушения сознания. Характеризуется заторможенностью, сонливостью, дезориентированностью, вялостью, безучастием к окружающему.
При опухолях головного мозга может наблюдаться «загруженность», выражающаяся в заторможенности, подавленности. Больные безучастны, интерес к окружающему снижен; ответив на вопрос, больной опять замыкается.
При инфекционных заболеваниях, сопровождающихся высокой интоксикацией, могут быть нарушения сознания в виде спутанности мышления (аменция). Больные неадекватны, периоды психомоторного возбуждения сменяются у них депрессией; возможны бред, галлюцинации (инфекционный делирий).
Головная боль – самый частый симптом заболеваний нервной системы. Различают головные боли циркуляционные – при расстройстве крово- и ликворообращения, механические – при объемных внутричерепных процессах, токсические – при общих инфекциях, рефлекторные – при заболеваниях глаз, ушей и других органов, психогенные - при неврозах. В зависимости от причины головная боль может быть острой или тупой, сжимающей, распирающей, пульсирующей, постоянной или приступообразной, может усиливаться при резкихповоротах головы, ходьбе, сотрясениях.
Головокружение нередко отмечается при анемии, заболеваниях сосудов головного мозга, нарушениях мозговой гемодинамики, объемных процессах. Системное головокружение встречается при поражении вестибулярного аппарата – имеется четкое направление вращения окружающих предметов.
Рвота – один из наиболее частых общемозговых симптомов. Следует помнить, что «мозговая рвота» не всегда наступает без предшествующей тошноты и может улучшить самочувствие больного. Важно учитывать связь рвоты с головной болью, одновременность их появления.
Судорожные приступы могут быть очаговыми симптомами. Как общемозговой симптом они чаще наблюдаются при гипертензионном синдроме и отеке мозга.
Гипертензионный синдром сопровождаетсяголовной болью, рвотой (часто в утренние часы), головокружением, менингеальными симптомами, оглушенностью, явлениями застоя на глазном дне. Гипертензионно-гидроцефальный синдром обусловлен повышением внутричерепного давления, увеличением количества жидкости в полости черепа. Гидроцефалия бывает врожденной и приобретенной. При приобретенной гидроцефалии в клинике преобладает гипертензионный синдром. Гидроцефалия бывает внутренней (жидкость накапливается в желудочковой системе мозга), наружной (жидкость в субарахноидальных пространствах мозга) и смешанной.
Дислокационный синдром развивается при смещении ствола или полушария головного мозга при отеке-набухании мозга при объемных процессах головного мозга.
Менингеальный синдром возникает при поражении мягкой и паутинной оболочек вследствие повышения внутричерепного давления, воспалительного или токсического процесса или субарахноидального кровоизлияния. К нему относятся головная боль, тошнота, рвота, общая гиперестезия кожи, гиперакузия, светобоязнь, специфическая менингеальная поза (поза «лягавой собаки» или «взведенного курка» – живот ладьевидно втянут, руки прижаты к груди, ноги подтянуты к животу). Результатом тонического рефлекса мозговых оболочек являются следующие менингеальные симптомы: ригидность затылочных мышц, симптом Кернига (невозможность разогнуть ногу в коленном суставе при согнутой в тазобедренном), симптомы Брудзинского (сгибание ног при попытке пригнуть голову подбородком к грудине, при надавливании на лобок, при исследовании симптома Кернига на одной ноге, другая – сгибается).
Синдром поражения коры головного мозга включает симптомы выпадения функций или раздражения корковых отделов различных анализаторов. Корковые расстройства движений при поражении передней центральной извилины характеризуются двигательной джексоновской эпилепсией, наличием корковых моноплегий. Может возникать корково-мозжечковая атаксия, нарушения стояния и походки, паралич взора в противоположную сторону.
Корковые расстройства чувствительности характеризуются сенсорной джексоновской эпилепсией, геми- или моногипестезией. При корковых нарушениях преобладают нарушения сложных видов чувствительности.
Зрительные корковые нарушения при поражении «зрительной» коры проявляются зрительной агнозией, гомонимной половинной или квадрантной гемианопсией, зрительными галлюцинациями, микро- и макропсией, фотопсией. Слуховые корковые нарушения проявляются слуховыми галлюцинациями, слуховой агнозией (поражение «слуховой» коры), вкусовые, обонятельные нарушения – вкусовыми, обонятельными галлюцинациями, агнозиями (поражение лимбической системы). Сложным видом корковых нарушений являются апрактические расстройства (конструктивная, идеаторная, моторная, оральная, тотальная апраксии).
Корковые расстройства речи, возникающие при поражении корковых центров речи, характеризуются локальными видами афазий (афферентная, эфферентная, моторная, сенсорная, амнестическая, семантическая) или тотальной афазией. Афатические расстройства сочетаются с расстройствами чтения, счета, письма (алексией, акалькулией, аграфией). Корковые полушарные расстройства могут также сопровождаться психическими нарушениями («лобная психика», эйфория, маниакальное, депрессивное состояние, снижение памяти,внимания,других интеллектуальных способностей).
Синдромы поражения больших полушарий
Лобная доля: при ее поражении возникают общие судорожные припадки или адверсивные (начинаются с судорожного поворота глаз и головы в противоположную пораженному полушарию сторону), парез или паралич взора, хватательные рефлексы, симптомы орального автоматизма, моторная афазия, моторная апраксия, лобная психика – неряшливость, неопрятность, склонность к плоским шуткам и остротам (мория), эйфория, отсутствие критическогг отношения к своему состоянию. При поражении основания лобной доли развиваются аносмия и гипосмия на стороне очага, амблиопия, амавроз, синдром Фостера Кеннеди (атрофия соска зрительного нерва на стороне очага, на противоположной стороне – застойные явления на глазном дне).
При поражении задних отделов (передняя центральная извилина) развиваются моноплегии, поражение VII и XII нервов по центральному типу, фокальные судорожные приступы (моторные джексоновские). При раздражении области островка области лобной доли отмечаются ритмические жевательные, чмокающие, шамкающие, облизывающие, глотательные движения.
Теменная доля , верхняя теменная доля: нарушение суставно-мышечного чувства, болевого, тактильного, температурного чувства, чувства локализации по типу моноанестезий; гиперпатия, парестезии на противоположной стороне тела, сенсорные джексоновские припадки; астереогнозия, атрофия мышц на противоположной стороне, преимущественно кисти, психосенсорные нарушения, конфабуляции. Поражение правой верхней теменной доли характеризуется нарушением схемы тела, аутотопагнозией, лево-правой дезориентацией, псевдополимелией, анозогнозией; левой нижней теменной доли, надкраевой извилины – нарушением счета и чтения, моторной, конструктивной, идеаторной апраксией, астереогнозом. При поражении задней центральной извилины наблюдаются моноанестезия или моногипестезия, чувствительные джексоновские припадки.
При парасагиттальной локализации патологического процесса развиваются дистальные парезы, анестезия, судороги нижних конечностей, нарушения функции тазовых органов.
При поражении височной доли возникают приступы головокружения, общие судорожные припадки со слуховыми, обонятельными, вкусовыми аурами и галлюцинациями. Возникает оглушенность, сонливость, нарушения памяти. При поражении лимбической системы возникает нарушение поведения, эмоциональная лабильность, гиперсексуальность, булимия.
Затылочная доля: возникает противоположная гомонимная гемианопсия, зрительная агнозия, извращение восприятия размеров предметов, зрительные галлюцинации.
Синдромы поражения подкорковой области
Поражение мозолистого тела характеризуется психическими расстройствами, нарастающим слабоумием, снижением памяти, нарушается ориентация в пространстве, развивается апраксия левой руки.
Таламический синдром Дежерина-Русси характеризуется на противоположной стороне гемианестезией, сенситивной гемиатаксией, таламическими болями. Наблюдается таламическая рука, хорео-атетоидный гиперкинез и насильственный смех и плач.
Гипоталамический синдром складывается из нарушений углеводного, жирового, белкового обменов, нарушений деятельности сердечно-сосудистой, дыхательной и желудочно-кишечной систем. Может быть ожирение, кахексия, импотенция, нарушение менструального цикла. Нарушение сна и бодрствования.
При поражении надбугорья (epithalamus): наблюдается ускоренное половое созревание, усиление роста, атаксия. Нистагм, параличи глазодвигательных мышц, хореические гиперкинезы.
Синдром поражения забугорья (metathalamus): поражение наружных и внутренних коленчатых тел характеризуется нарушением слуха, гомонимной (центральной и периферической) гемианопсией.
Синдромы поражения внутренней капсулы: гемианестезия, гемиплегия и гемианопсия на противоположной стороне. Синдром поражения лучистого венца: гемипарез, гемигипестезия, монопарез, моноплегия с неравномерным поражением руки и ноги.
Паллидонигроретикулярный или паркинсоновский синдром: акинезия, гипокинезия, олигокинезия, пластическая гипертония мышц, симптом «зубчатого колеса», «восковой куклы», забрасывание в стороны при ходьбе, паркинсоническое топтание на месте, замедленность мышления, парадоксальные движения. Может быть повышение постуральных рефлексов, тихий монотонный голос, нарушение позы и походки (голова и туловище наклонены вперед, руки согнуты в локтевых и лучезапястных суставах, ноги – в коленных и слегка приведены), характерен паллидарный тремор.
Синдром поражения полосатого тела (гипотонически-гиперкинетический синдром): гипотония, хорея, атетоз, хореоатетоз, лицевой гемиспазм, лицевой параспазм, гемитремор, торсионный спазм, миоклонии; тики, блефароспазм, спазм платизмы, кривошея. При поражении субталамического ядра (люисова тела) наблюдается гемибаллизм.
Синдром поражения мозжечка
Полушарные поражения мозжечка: динамическая атаксия, интенционное дрожание, нистагм, адиадохокинез, асинергия, дисметрия, мимопопадание, гипотония на стороне очага поражения, «скандированная речь», атактическая походка, отклонение при ходьбе в сторону пораженного полушария.
Червь мозжечка: статическая атаксия на фоне диффузной гипотонии мышц. Больной ходит, широко расставляя ноги, не может сидеть, при стоянии падает вперед или назад, плохо удерживает голову. Контроль зрения не уменьшает атаксии. Поражение передней части червя мозжечка: больной при стоянии падает вперед, при поражении задней части червя падает назад, плохо удерживает голову.
Синдромы поражения ствола мозга включают симптомы поражения среднего мозга, моста и продолговатого мозга. Клиника данных расстройств очень разнообразна, но по сути все синдромы являются альтернирующими: наблюдается поражение того или иного черепно-мозгового нерва на стороне поражения и гемипарез, гемианестезия, гемиатаксия или экстрапирамидные расстройства на стороне противоположной. Такое сочетание симптомов объясняется наличием перекреста двигательных и чувствительных волокон в нервной системе.
Синдромы поражения спинного мозга зависят от того, какой отдел мозга пострадал. Поражение задних столбов характеризуется утратой мышечно-суставного чувства и развитием сенситивной атаксии. При поражении боковых столбов развивается спастический парез на стороне поражения и утрата болевой и температурной чувствительности на 2-3 сегмента ниже на противоположной стороне. Половинное поражение поперечника спинного мозга носит название синдром Броун-Секара: центральный паралич и расстройство мышечно-суставного и вибрационного чувства на стороне очага ниже уровня поражения, болевой и температурной чувствительности на стороне противоположной на 2-3 сегмента ниже. При полном поражении поперечника спинного мозга наблюдается нарушение всех видов чувствительности ниже уровня поражения и нижняя параплегия или тетраплегия. По высоте поражения спинного мозга выделяют уровень выше шейного утолщения, на уровне шейного утолщения, между шейным и поясничным утолщением, на уровне поясничного утолщения, на уровне эпиконуса и конуса спинного мозга.
Синдромы поражения периферической нервной системы
Страдание передних корешков сказывается периферическим параличом мышц в зоне поврежденных корешков. Поражение задних корешков характеризуется стреляющими болями и нарушениями всех видов чувствительности. Поражение конского хвоста дает периферический паралич ног, нарушение чувствительности в перианогенитальной зоне, нарушение деятельности тазовых органов по типу недержания и боли в ногах, крестце и ягодицах. Поражение сплетений и отдельных периферических нервов характеризуется чувствительными, двигательными и трофическими расстройствами в соответствующих зонах.
Дополнительные методы исследования
В диагностике заболеваний нервной системы используются следующие дополнительные методы исследования:
Лабораторные;
Инструментальные;
Рентгенологические.
Среди лабораторных методов особое место занимают методы исследования цереброспинальной жидкости. Определяется цвет, запах, прозрачность, содержание белка, клеточный состав, рН, содержание электролитов. Выделяют ликворные синдромы: менингитический (высокое содержание белка, клеток, высокое давление), белково-клеточной диссоциации (увеличение белка при нормальном клеточном составе), компрессионный (белково-клеточная диссоциация, высокое ликворное давление с его быстрым падением), сифилитический (высокое содержание клеток и белка в ликворе, положительные реакции Вассермана в крови и ликворе).
Инструментальные методы. Используется ультразвуковая допплерография сосудов мозга, реоэнцефалография, дуплексное сканирование. Эти методы применяются в диагностике сосудистых заболеваний мозга. Электроэнцефалография, эхо-энцефалоскопия оказываются полезными при диагностике эпилепсии, опухолей мозга и гематом. Электромиография, методы электродиагностики используются при нервно-мышечных заболеваниях, поражениях периферических нервов.
Нейрорентгенологические методы включают краниографию, рентгенографию позвоночника, компьютерную и магнитно-резонансную томографию. Эти методы эффективны в диагностике переломов костей черепа и позвонков, опухолей головного и спинного мозга, инсультов, дискогенных радикулитов. Компьютерная и магнитно-резонансная томография в ряде случаев проводится с применением контрастов, вводимых либо внутривенно, либо в подоболочечные пространства. Это позволяется проводить дифференциальную диагностику при заболеваниях, имеющих близкую клиническую картину. Одним из самых современных методов является позитронно-эмиссионная компьютерная томография. Она позволяет выявлять не только структурные изменения, но и метаболизм в различных отделах нервной системы.
/ 07.01.2018
Симптомы и синдромы. Неврологические болезни
Неврология (греч. neuron - нерв, logos - учение, наука) - раздел медицины, изучающий механизмы возникновения, развития заболеваний центральной и периферической нервной системы (ЦНС и ПНС), а также симптомы, методы диагностики, лечения и профилактики неврологических заболеваний. К ЦНС относятся головной мозг и спинной мозг, к ПНС – волокна нервов. Неврология неразрывно связана с психиатрией, нейрохирургией и педиатрией.
Описание симптомов и признаков неврологических заболеваний есть в древних египетских папирусах и в трудах древнегреческих врачевателей и целителей древней Индии. Записи ученых древности дали толчок к практическому развитию области медицины, которая изучает физиологию НС человека. Российской неврологии более 150 лет, первая систематизация нервных болезней дана в учебнике Кожевникова А. Я., а представители Петербургской школы неврологов В.М.Бехтерев и М.П.Жуков доказали, что НС связывает все функции организма в единое целое.
Разделы неврологии
- Нейроанатомия изучает строение ЦНС и ПНС, а также проводящих путей.
- Нейрофизиология изучает механизм и принцип переработки информации НС.
- Нейрогистология исследует строение тканей и клеток НС.
- Нейроэндокринология изучает взаимодействие нервной и эндокринной систем в процессах регулировки метаболизма.
- Нейропсихология исследует связь головного мозга с психическими состояниями.
Самостоятельной областью в клинической медицине выделена невропатология, которая изучает причины, течение и симптомы нервных болезней, а так же разрабатывает методы диагностики и лечения.
Методы диагностики в неврологии
Симптоматика неврологических нарушений будет напрямую зависеть от того, какой отдел ЦНС поражен. Например, при нарушениях в работе головного мозга человека беспокоят следующие симптомы:
- головные боли;
- головокружения;
- нарушение речи, зрения и слуха.
А при поражении ПНС возможны:
- мышечная атрофия;
- нарушение чувствительности;
- боль в пораженном участке.
Для достоверной постановки диагноза применяются следующие методы обследования:
- компьютерная томография;
- магнитно-резонансная томография;
- ангиография;
- люмбальная пункция или анализ цереброспинальной жидкости;
- рентген;
- электроэнцефалография.
На основании проведенных исследований, и учитывая индивидуальные особенности пациента, врач составляет план лечебных мероприятий.
Методы лечения в неврологии
Лечение неврологических заболеваний проводится индивидуально. Для лечения неврологических проблем назначается комплекс медикаментозных препаратов , направленных на улучшение кровоснабжения и обмена веществ в нервных клетках. При наличии болевого синдрома, в первую очередь, устраняют боль.
Кроме того, применяется физиотерапия. Немедикаментозное лечение неврологических заболеваний включает в себя следующие виды воздействий:
- мануальная терапия;
- массаж;
- лечебная физкультура;
- водные процедуры;
- диета;
- транскраниальная электростимуляция;
- лазеротерапия;
- ультразвуковая терапия;
- иглорефлексотерапия;
- электропунктура.
Хирургический метод лечения применяется когда другие методы малоэффективны, и заболевание продолжает развиваться. Операции проводятся нейрохирургом.
Методы профилактики в неврологии
Чтобы предотвратить развитие неврологических заболеваний, требуется выполнение следующих правил:
- отказ от табака и алкоголя;
- регулярные занятия физкультурой;
- правильное питание - больше витаминов, овощей и фруктов и. меньше острого, соленого и жирного.
Легче болезнь поддается на начальном этапе развития, поэтому при обнаружении у себя тревожащих симптомов, не стесняйтесь идти к неврологу.
Вопросы и ответы по теме "Неврология"
Здравствуйте. Мне 42 года. Каждый день немеют руки до локтя, потом начинают ломить, не могу ничего делать по дому. Кружится голова, а самое главное, что мне мешает жить: при ходьбе мне кажется, что я наступаю на что-то мягкое, ощущаю что меня кто-то толкает в стороны, куда-то проваливаюсь. Бывает чувство, что я на корабле и меня качает. Никто толком ничего не говорит. Не знаю, что делать.
Здравствуйте. Вам необходимо сделать мрт шейного отдела , уздг сосудов шейного отдела и головного мозга и с результатами обследования очно обратиться к неврологу и мануальному терапевту.
Неврология – отдельная ниша медицины, которая занимается изучением, диагностикой и лечением совокупности неврологических изменений патологического характера и саму нервную систему в целом.
К неврологическим заболеваниям относятся разные отклонения центральной и периферической нервных систем. Это охватывает спинной и головной мозг, с отношением к ним периферических нервных узлов, окончаний и сплетений, которые проходят через позвоночный канал.
Неврология и неврологические заболевания головы
Отдельной тематикой неврологии являются заболевания головного мозга . Он является главным объектом исследований и наблюдений в этой сфере. В его обязанности входит обеспечение правильной работоспособности памяти, речи, интеллекта и эмоциональности человека.
К этому разделу относится очень много болезней, которые были испытаны человечеством, и даже изучены.
К самым частым и основным заболеваниям этого типа относятся:
- Головная боль;
- Головокружения;
- Мигрень;
- Бессонница;
- Расстройство сна.
Существуют также «тяжелые» неврологические недуги, исследования некоторых до сих пор не привели к выводу лекарства или других методов лечения:
- Эпилепсия;
- Инсульт;
- Рассеянный склероз;
- Болезнь Альцгеймера;
- Церебральный детский паралич;
В результате таких болезней, могут образоваться постоянные отклонения, которые с возрастом человека будут прогрессировать и при этом состояние человека будет ухудшаться. Это может привести вплоть до потери всех жизненных функций и возможностей.
Виды неврологических болезней головы
Головная боль, мигрень
По сути, очень популярное явление среди человечества. Наверное, мало существует людей, у которых никогда не болела голова. Ее даже не считают заболеванием. Но, есть люди, для которых головные боли являются довольно частым гостем.
Если брать статистику, то каждый шестой человек страдает от постоянных головных болей. Если головная боль не стихает в течение трех дней, то рекомендуется в обязательном порядке обратиться к врачу-неврологу.
Головокружение
Потеря пространственной ориентации. У человека наступает чувство, будто он вращается либо же вращаются предметы вокруг. Иногда оно приводит к тошноте. Зачастую так же как и головные боли, такие дефекты не принимают всерьез.
На самом деле, очень трудно объяснить точную причину головокружений, так как трактовок более 70 и все они с разными комбинациями других симптомов. При долгих расстройствах необходимо обратиться к врачу, потому что это может быть симптомом серьезной болезни.
Некоторые из них, вызываются сбоями головного мозга в виде опухолей или кровоизлияний, это называют центральным головокружением.
Болезни, которые сопровождаются таким симптомом:
- болезнь Меньера;
- опухоль головного мозга;
- травма головы;
- базилярная мигрень;
- вестибулярный неврит и другие.
Бессонница, расстройство сна
Не менее распространенная болезнь. Такой проблемой могут страдать люди разного возраста , а всему виной нервы. В действии это проявляется лунатизмом или ночным недержанием. В старшем возрасте, нарушения сна проявляются избыточной сонливостью, или, наоборот, бессонницей.
Также есть такие случаи, когда детские недомогания в этой области, преследуют человека всю его жизнь. Врачи считают, что расстройство сна относится частично еще и к психологическому типу. И виной этому могут стать психические расстройства, неврозы, слабость, апатия.
Кроме этого, такой дефект может быть симптомом при появлении шизофрении, эпилепсии, артрите и других не менее серьезным заболеваниях.
Эпилепсия
До сих пор является полностью необузданной болезнью. Врачи не могут полностью убедиться в причинах, которые вызывают возникновение болезни. В этом случае, причины противопоставляются друг другу: не доказано, что она появляется из-за наследственности, хотя у немалого процента эпилептиков, есть родственники с такой же проблемой.
Также существуют точные причины появления:
- Изменение подачи крови в головной мозг;
- Опухоли;
- Мозговые и черепно-мозговые травмы;
- Вирусы.
Главными признаками эпилепсии всегда были и остаются судорожные приступы. Нельзя назвать точную частоту, с которой они бывают, но точно ясно, что их вызывают конечные внешние раздражители. Также определить это можно по предвестникам: головной боли, снижение аппетита, расстройство сна. После припадка, человек о нем не помнит.
Кроме больших припадков, существуют еще и малые. Они проявляются в виде судороги, которая хватает лицевые мышцы. В ходе этого, больной делает нелогичные движения и постоянно повторяет их.
Тяжесть болезни зависит от места поражения мозга. Впрочем, может быть поражен и весь мозг.
Инсульт
Очень распространенная болезнь, особенно среди пожилых людей. Во время приступа, дальнейшая жизнь больного зависит от скорости оказанной первой помощи.
Говоря простым языком, инсульт – это когда кардинально нарушается кровообращение мозга, из-за закупоривания питающей артерии тромбоцитами и белками крови. В результате этого, появляются уязвимые места, которые атакуются повышенным давлением и вследствие возникает кровоизлияние. В итоге это приводит к парализованным конечностям противоположной стороны тела.
Существуют причины, которые явно повышают возможность инсульта:
- Сахарный диабет;
- Лишний вес;
- Атеросклероз;
- Непостоянное давление;
- Аритмия;
- Наследственность.
Предсказать его наступление тяжело, потому что в основном все предвестники являются теми же факторами, которые возникают при других неврологических заболеваниях.
Но иногда возникают такие дефекты, как:
- нарушение координации движений;
- местами невнятная речь;
- чувство онемения в определенных частях тела;
- потливость.
Но, есть три правила, с помощью которых можно явно определить инсультника:
- Кривая улыбка. У одной из сторон отказывают мышцы, поэтому, когда больной улыбается, один уголок рта останется на месте;
- Дефект речи . Во время разговора он может запинаться или медленно говорить;
- Подъем рук . Если попросить инсультника поднять руки на один уровень, то одна рука у него поднимется нормально, а вторая будет значительно ниже.
Рассеянный склероз
Черепно-мозговая травма может вызвать ряд нарушений. Часто развитие неврологических расстройств после травмы или ДТП спровоцировано полученным сотрясением мозга.
Ряд неврологических расстройств развивается из-за нарушения кровоснабжения мозга. Такие нарушения сопровождаются мигренями, головокружением, дезориентацией и спутанностью сознания.
Возрастные неврологические патологии
Паркинсонизм, рассеянный склероз, старческое слабоумие – все это неврологические расстройства, встречающиеся у людей старшего возраста.
Такие патологии обычно развиваются у пациентов старше 60 лет. Причиной заболевания может стать длительное отклонение артериального давления от нормы, нарушение метаболических процессов в головном мозге, а также недостаток кровоснабжения мозга.

Такие нарушения связаны с дегенерацией нейронов определенных участков мозга, в результате чего наблюдается ряд характерных симптомов.
Как правило, заболевания, вызванные возрастными изменениями , полному лечению не поддаются, однако своевременное обращение к специалисту поможет остановить прогрессирование заболевания и улучшить качество жизни пациента на долгие годы.
Поражения головного мозга
Менингиты и энцефалиты разнообразной природы – это наиболее распространенные неврологические заболевания. Болезнь мозга характеризуется поражением его мягких оболочек из-за попадания возбудителя – вируса, бактерии или инфекции.
От таких болезней не застрахован никто, они нередко диагностируются у новорожденных детей из-за инфекционного заболевания, перенесенного матерью в период вынашивания ребенка.
Поражение мозга опасно рядом осложнений, среди которых прогрессирующее слабоумие и инвалидность. Если его не начать лечить вовремя, обширное поражение головного мозга может привести к отеку тканей и смерти пациента.
ВСД и мигрень
Еще одно распространенное неврологическое нарушение – это вегетососудистая дистония или ВСД. Эта патология связана с нарушением работы вегетатики – одного из отделов периферической нервной системы. Заболевание отличается хроническим течением с периодическими приступами, во время которых пациент отмечает изменение артериального давления, головокружение, дезориентацию и боль в области сердца. можно, если своевременно обратиться к специалисту, поэтому обнаружив первые симптомы не следует откладывать визит в клинику.

Мигрень также занимает одну из лидирующих позиций в списке неврологических нарушений. Эта болезнь характеризуется приступами мучительной головной боли, избавиться от которой очень сложно. Мигрень требует особого подхода к лечению, препараты, облегчающие боль, может назначить только невролог.
Когда обращаться к врачу?
Нарушения работы ЦНС и ПНС могут сопровождать следующие неврологические симптомы:
- онемение конечностей;
- дрожание (тремор) пальцев;
- внезапные боли в различных частях тела без видимой причины;
- панические атаки;
- головокружение;
- спутанность сознания;
- нарушения сна;
- параличи и парезы;
- галлюцинации;
- появление пятен в области зрения;
- нарушение активности какой-либо группы мышц, включая лицевые мышцы;
- дезориентация;
- ослабление памяти и внимания;
- хроническая усталость.

Все эти симптомы могут свидетельствовать о серьезном нарушении, поэтому при их появлении необходимо проконсультироваться с врачом-неврологом.
Проанализировав жалобы пациента, врач проведет первичный осмотр и направит на дополнительные обследования. В зависимости от симптомов, пациенту может быть показано обследование МРТ головы (при болях, нарушении сознания, галлюцинациях), допплерография (при головокружении, мигрени), оценка проводимости импульсов нервными окончаниями (при парезах, внезапных болях и параличах). Какие дополнительные обследования необходимо провести – это решает врач индивидуально для каждого пациента.
Обнаружив тревожные симптомы, не следует заниматься самолечением. Это может нанести непоправимый вред организму.
Как оставаться здоровым?
Главной причиной приобретенных неврологических заболеваний является нарушение работы нервной системы. Если речь не идет об органических патологиях, чаще всего расстройства появляются из-за нервного истощения, стресса, вредных привычек и недостатка питательных веществ.
Для здоровья нервной системы необходимо запомнить и придерживаться всего нескольких правил:
- питаться сбалансированно;
- полноценно отдыхать;
- заниматься спортом;
- часто гулять на природе;
- не курить и не злоупотреблять алкоголем.

Жизнь в большом городе способствует накоплению усталости, избавиться от которой бывает не просто. Каждый, кто хочет быть здоровым, должен взять себе за правило соблюдать режим дня. Ложиться спать следует ежедневно в одно и то же время, при этом обеспечив себе полноценный сон , продолжительностью не менее восьми часов.
Избавиться от стресса помогут занятия спортом, прогулка на свежем воздухе и расслабляющая ванна. Каждый человек должен хотя бы один час в день уделять собственной нервной системе. В это время нужно расслабиться, провести время за собственными увлечениями, которые приносят положительные эмоции.
Неврологические болезни могут появиться из-за не полностью вылеченных хронических болезней, а также при инфекционных заболеваниях . Избежать этого поможет только своевременное лечение и четкое выполнение всех рекомендаций врача.
Следует помнить, что нарушения работы нервной системы самостоятельно не проходят. Без своевременного лечения проблема будет усугубляться и может перерасти в серьезную патологию.
А-Я А Б В Г Д Е Ж З И Й К Л М Н О П Р С Т У Ф Х Ц Ч Ш Щ Э Ю Я Все разделы Наследственные болезни Глазные болезни Детские болезни Мужские болезни Венерические болезни Женские болезни Кожные болезни Инфекционные болезни Нервные болезни Ревматические болезни Урологические болезни Эндокринные болезни Иммунные болезни Аллергические болезни Онкологические болезни Болезни вен и лимфоузлов Болезни волос Болезни зубов Болезни крови Болезни молочных желез Болезни ОДС и травмы Болезни органов дыхания Болезни органов пищеварения Болезни сердца и сосудов Болезни толстого кишечника Болезни уха, горла, носа Наркологические проблемы Психические расстройства Нарушения речи Косметические проблемы Эстетические проблемы
Нервные болезни - заболевания, развивающиеся вследствие поражения головного и спинного мозга, а также периферических нервных стволов и ганглиев. Нервные болезни являются предметом изучения специализированной области медицинских знаний - неврологии. Поскольку нервная система представляет собой сложный аппарат, связующий и регулирующий все органы и системы организма, неврология тесно взаимодействует с другими клиническими дисциплинами, такими как кардиология, гастроэнтерология, гинекология, офтальмология, эндокринология, ортопедия, травматология, логопедия и др. Основным специалистом в области нервных болезней является невролог.
Нервные болезни могут быть генетически детерминированными (миотония Россолимо-Штейнерта-Куршмана, атаксия Фридрейха, болезнь Вильсона, атаксия Пьера-Мари) или приобретенными. К врожденным порокам нервной системы (микроцефалия, базилярная импрессия, аномалия Кимерли, аномалия Киари, платибазия, врожденная гидроцефалия), кроме наследственных факторов, могут приводить неблагоприятные условия внутриутробного развития плода: гипоксия, радиация, инфицирование (корь, краснуха, сифилис, хламидиоз, цитомегалия, ВИЧ), токсические воздействия, угроза самопроизвольного прерывания беременности, эклампсия, резус-конфликт и пр. Инфекционные или травматические факторы, воздействующие на нервную систему непосредственно после рождения ребенка (гнойный менингит, асфиксия новорожденного, родовая травма, гемолитическая болезнь), зачастую приводят к развитию таких нервных болезней, как ДЦП, детская эпилепсия, олигофрения.
Приобретенные нервные болезни часто связаны с инфекционным поражением различных отделов нервной системы. В результате проникновения инфекции развиваются менингит, энцефалит, миелит, абсцесс головного мозга, арахноидит, рассеянный энцефаломиелит, ганглионеврит и др. заболевания. Отдельную группу составляют нервные болезни травматической этиологии.
ОСНОВНЫЕ СИМПТОМЫ И СИНДРОМЫ
НАРУШЕНИЯ СОЗНАНИЯ. Существует несколько форм, различающихся глубиной и сопутствующими клиническими проявлениями.
Кома (по тяжести состояния выделяют три степени: I - легкая, II - средней тяжести и III - глубокая) - бессознательное состояние, при котором нарушены функции ствола головного мозга с расстройством дыхания, сердечной деятельности и резким снижением рефлексов. Контакт с такими больными отсутствует; на резкие болевые раздражители сохраняется реакция в виде гримасы боли или простейших движений.
Патогенетические механизмы коматозных состояний чрезвычайно многообразны (черепно-мозговая травма, инсульт, менингит, менингоэнцефалит, опухоли, экзо- и эндогенные интоксикации, эпилептический статус, соматические заболевания, эндокринные расстройства). Решающим признаком мозговой комы является установление очаговой неврологической симптоматики (глазодвигательные расстройства, парезы, параличи, снижение тонуса). При глубокой коме характерными симптомами являются выраженная атония, арефлексия с отсутствием реакции зрачков на свет на фоне значительных нарушений дыхания и резкого нарушения сердечно-сосудистой деятельности.
Спутанность и дезориентация характеризуются неспособностью больного реально оценить свое состояние, он не понимает, где находится, дезориентирован в месте и времени (энцефалиты, черепно-мозговая травма, опухоли).
Патологическая сонливость. Больной постоянно засыпает, при этом развивается состояние, близкое к нормальному сну, что наиболее часто встречается при острой интоксикации лекарственными препаратами , энцефалитах.
Оглушение характеризуется внезапно наступившей молчаливостью, безучастностью к окружающим людям и обстановке (опухоли, прогрессирующие деменции).
Сопор. Глубина выключения сознания выражена меньше, чем при коматозных состояниях . Больной может реагировать на обращение и механические раздражители, открывая при этом глаза и совершая конечностями ответные действия, но при прекращении раздражителей быстро впадает в прежнее состояние. Наиболее часто встречается при таких тяжелых поражениях головного мозга, как опухоль головного мозга, черепно-мозговая травма, энцефалиты, инсульты.
Сумеречные нарушения сознания - глубокое расстройство психической деятельности, наиболее характерное для генуинной эпилепсии и органических заболеваний головного мозга, протекающих с эпилептиформным синдромом.
Проконсультируйтесь с неврологом по поводу симптомов
НАРУШЕНИЯ ВЫСШЕЙ НЕРВНОЙ ДЕЯТЕЛЬНОСТИ. В умении правильно говорить, читать, способности выражать свое логическое мышление, проявлять богатство своего интеллекта принимает участие весь мозг человека. Вместе с тем существуют определенные центры коры большого мозга (левое полушарие у правшей), поражение которых вызывает разнообразные расстройства речи, а также чтения, счета и письма.
Моторная афазия - нарушение способности произносить слова и фразы. Речь и смысл слов окружающих понимаются правильно. Одновременно с явлением моторной афазии иногда наблюдаются литеральная и вербальная парафазии (перестановка букв, слов). Моторная афазия проявляется при патологических процессах в задней трети нижней лобной извилины в левом полушарии у правшей (центр Брока, поля 44-45) и часто сочетается с нарушением чтения - алексией - при патологических процессах в задненижних отделах теменной области (угловая извилина), а также с расстройством письма - аграфией - при патологических процессах в задних отделах средней лобной извилины.
Сенсорная афазия - нарушение понимания устной речи, когда больной слышит обращенную к нему речь, но не может понять ее смысл. Это состояние возникает при поражении задних отделов верхней височной извилины (центр Вернике, поле 22). Близость расположения патологического очага к задненижним отделам теменной области (угловая извилина), где расположен центр чтения и понимания прочитанного, нередко вызывает нарушения других речевых функций, прежде всего чтения (алексия).
Амнестическая афазия. Больной не помнит названия хорошо знакомых ему предметов. Подсказ врачом первых букв забытого слова нередко помогает вспомнить название предмета. Патологический процесс при этом располагается на стыке височно-теменно-затылочной области в левом полушарии у правшей - поле 37. Нередко сочетается с сенсорной афазией. Наиболее часто афазии возникают при инсультах (бассейн корковых ветвей левой средней мозговой артерии у правшей), энцефалитах, черепно-мозговой травме, опухолях, прогрессирующих деменциях (болезнь Альцгеймера, Пика, Бинсвангера).
Апраксия - нарушение целенаправленных движений бытового или профессионального характера (невозможно причесаться, зажечь спичку). Различают моторную апраксию (нарушение спонтанных движений и движений по подражанию), часто ограничивающуюся одной конечностью; конструктивную апраксию (невозможность конструировать целое из частей - составить фигуру из спичек) и идеаторную (нарушение движений по просьбе врача с сохранностью движения по подражанию). Очаг поражения находится в передних отделах лобных долей - поля 8-9, 10 у правшей. Идеаторная апраксия всегда двусторонняя (правая и левая рука). Патологический очаг у больных с моторной и конструктивной апраксией располагается на границе левой теменно-затылочной области у правшей (поля 39, 40). Для поражения мозолистого тела характерны проявления левосторонней апраксии. Причины возникновения апраксии те же, что и афазий (сосудистые, травматические, опухолевые, воспалительные процессы).
Агнозия - нарушение узнавания при сохранности функции органов чувств, нередко сочетается с апраксией. Зрительная агнозия характеризуется тем, что больной при сохранности зрения не узнает знакомых предметов, людей. Иногда предметы воспринимаются неправильно (увеличенными или уменьшенными). Патологический очаг у правшей располагается в задних отделах левой теменно-затылочной области (поля 18, 19, 39). При слуховой агнозии слух сохранен, но отсутствует узнавание знакомых звуков, голосов, мелодий и патологический очаг у правшей расположен в верхней височной извилине (поля 20-22, 41-42, 52).
Астереогноз - нарушение узнавания предметов на ощупь при сохранности поверхностной и суставно-мышечной чувствительности. Нередко больной ощущает "лишние ноги" (три), шесть пальцев (псевдомелия) или путает правую и левую сторону тела (аутотопагнозия). Патологический очаг, обусловленный сосудистым, опухолевым, воспалительным процессом , локализуется у правшей в передних отделах левой теменной доли (поле 40).
ДВИГАТЕЛЬНЫЕ РАССТРОЙСТВА. Двигательная активность человека в норме обусловлена согласованным взаимодействием корковых центров головного мозга, подкорковых узлов, мозжечком и спинным мозгом.
Произвольные, или целенаправленные, движения контролируются пирамидной системой: клетки Беца (нейроны гигантопирамидальные) в передней центральной извилине, лучистый венец, передняя треть заднего бедра внутренней капсулы, основание ножки мозга, мост мозга (варолиев мост) и продолговатый мозг, где большая часть волокна переходит на другую сторону, в боковые столбы спинного мозга, а неперекрещенные волокна - в передние столбы спинного мозга, двигательные клетки передних рогов спинного мозга.
Непроизвольные, или автоматизированные, движения контролируются экстрапирамидной системой (стриопаллидарный отдел - полосатое тело, в которое входят хвостатое ядро и скорлупа, и паллидум, включающее бледный шар, черное вещество, красное и субталамическое ядро) и мозжечком, который также регулирует равновесие тела, тонус и координацию движений в конечностях. Экстрапирамидная система тесно связана с корой лобной доли, что позволяет экстрапирамидной системе подключаться к произвольным движениям. Эфферентные волокна из экстрапирамидной системы концентрируются в красном ядре, ретикулярной формации ствола, зрительном бугре, четверохолмии, вестибулярных ядрах, куда направляются сигналы из мозжечка. Вот почему стриопаллидарные и мозжечковые импульсы совместно подходят к двигательным клеткам передних рогов спинного мозга.
Центральный паралич или парез - поражение двигательных центров в коре большого мозга, а также двигательного (пирамидного) пути на всем протяжении полушарий и ствола мозга до соответствующих мотонейронов передних рогов спинного мозга (альфа-большие клетки, альфа-малые клетки и гамма-нейроны); характеризуется невозможностью произвести произвольное движение из-за слабости в конечностях.
Гемиплегия - поражение обеих конечностей на одной стороне в виде сгибательной контрактуры верхней и разгибательной - нижней конечности (поза Вернике - Манна), что наиболее часто наблюдается при нарушении пирамидного пути в области заднего бедра внутренней капсулы.
Гемипарез - ослабление произвольных движений конечностей с одной стороны (монопарез - слабость одной конечности); возникает в случаях, когда двигательный путь нарушен не полностью, а также в восстановительный период после церебральных инсультов.
Альтернирующие параличи. Кроме гемиплегии, имеются параличи определенных черепных нервов на противоположной стороне, что указывает на поражение в области ствола мозга.
Перекрестный паралич
ОСНОВНЫЕ СИМПТОМЫ И СИНДРОМЫ
НАРУШЕНИЯ СОЗНАНИЯ. Существует несколько форм, различающихся глубиной и сопутствующими клиническими проявлениями.
Кома (по тяжести состояния выделяют три степени: I - легкая, II - средней тяжести и III - глубокая) - бессознательное состояние, при котором нарушены функции ствола головного мозга с расстройством дыхания, сердечной деятельности и резким снижением рефлексов. Контакт с такими больными отсутствует; на резкие болевые раздражители сохраняется реакция в виде гримасы боли или простейших движений.
Патогенетические механизмы коматозных состояний чрезвычайно многообразны (черепно-мозговая травма, инсульт, менингит, менингоэнцефалит, опухоли, экзо- и эндогенные интоксикации, эпилептический статус, соматические заболевания, эндокринные расстройства). Решающим признаком мозговой комы является установление очаговой неврологической симптоматики (глазодвигательные расстройства, парезы, параличи, снижение тонуса). При глубокой коме характерными симптомами являются выраженная атония, арефлексия с отсутствием реакции зрачков на свет на фоне значительных нарушений дыхания и резкого нарушения сердечно-сосудистой деятельности.
Спутанность и дезориентация характеризуются неспособностью больного реально оценить свое состояние, он не понимает, где находится, дезориентирован в месте и времени (энцефалиты, черепно-мозговая травма, опухоли).
Патологическая сонливость. Больной постоянно засыпает, при этом развивается состояние, близкое к нормальному сну, что наиболее часто встречается при острой интоксикации лекарственными препаратами, энцефалитах.
Оглушение характеризуется внезапно наступившей молчаливостью, безучастностью к окружающим людям и обстановке (опухоли, прогрессирующие деменции).
Сопор. Глубина выключения сознания выражена меньше, чем при коматозных состояниях. Больной может реагировать на обращение и механические раздражители, открывая при этом глаза и совершая конечностями ответные действия, но при прекращении раздражителей быстро впадает в прежнее состояние. Наиболее часто встречается при таких тяжелых поражениях головного мозга, как опухоль головного мозга, черепно-мозговая травма, энцефалиты, инсульты.
Сумеречные нарушения сознания - глубокое расстройство психической деятельности, наиболее характерное для генуинной эпилепсии и органических заболеваний головного мозга, протекающих с эпилептиформным синдромом.
Проконсультируйтесь с неврологом по поводу симптомов
НАРУШЕНИЯ ВЫСШЕЙ НЕРВНОЙ ДЕЯТЕЛЬНОСТИ. В умении правильно говорить, читать, способности выражать свое логическое мышление, проявлять богатство своего интеллекта принимает участие весь мозг человека. Вместе с тем существуют определенные центры коры большого мозга (левое полушарие у правшей), поражение которых вызывает разнообразные расстройства речи, а также чтения, счета и письма.
Моторная афазия - нарушение способности произносить слова и фразы. Речь и смысл слов окружающих понимаются правильно. Одновременно с явлением моторной афазии иногда наблюдаются литеральная и вербальная парафазии (перестановка букв, слов). Моторная афазия проявляется при патологических процессах в задней трети нижней лобной извилины в левом полушарии у правшей (центр Брока, поля 44-45) и часто сочетается с нарушением чтения - алексией - при патологических процессах в задненижних отделах теменной области (угловая извилина), а также с расстройством письма - аграфией - при патологических процессах в задних отделах средней лобной извилины.
Сенсорная афазия - нарушение понимания устной речи, когда больной слышит обращенную к нему речь, но не может понять ее смысл. Это состояние возникает при поражении задних отделов верхней височной извилины (центр Вернике, поле 22). Близость расположения патологического очага к задненижним отделам теменной области (угловая извилина), где расположен центр чтения и понимания прочитанного, нередко вызывает нарушения других речевых функций, прежде всего чтения (алексия).
Амнестическая афазия. Больной не помнит названия хорошо знакомых ему предметов. Подсказ врачом первых букв забытого слова нередко помогает вспомнить название предмета. Патологический процесс при этом располагается на стыке височно-теменно-затылочной области в левом полушарии у правшей - поле 37. Нередко сочетается с сенсорной афазией. Наиболее часто афазии возникают при инсультах (бассейн корковых ветвей левой средней мозговой артерии у правшей), энцефалитах, черепно-мозговой травме, опухолях, прогрессирующих деменциях (болезнь Альцгеймера, Пика, Бинсвангера).
Апраксия - нарушение целенаправленных движений бытового или профессионального характера (невозможно причесаться, зажечь спичку). Различают моторную апраксию (нарушение спонтанных движений и движений по подражанию), часто ограничивающуюся одной конечностью; конструктивную апраксию (невозможность конструировать целое из частей - составить фигуру из спичек) и идеаторную (нарушение движений по просьбе врача с сохранностью движения по подражанию). Очаг поражения находится в передних отделах лобных долей - поля 8-9, 10 у правшей. Идеаторная апраксия всегда двусторонняя (правая и левая рука). Патологический очаг у больных с моторной и конструктивной апраксией располагается на границе левой теменно-затылочной области у правшей (поля 39, 40). Для поражения мозолистого тела характерны проявления левосторонней апраксии. Причины возникновения апраксии те же, что и афазий (сосудистые, травматические, опухолевые, воспалительные процессы).
Агнозия - нарушение узнавания при сохранности функции органов чувств, нередко сочетается с апраксией. Зрительная агнозия характеризуется тем, что больной при сохранности зрения не узнает знакомых предметов, людей. Иногда предметы воспринимаются неправильно (увеличенными или уменьшенными). Патологический очаг у правшей располагается в задних отделах левой теменно-затылочной области (поля 18, 19, 39). При слуховой агнозии слух сохранен, но отсутствует узнавание знакомых звуков, голосов, мелодий и патологический очаг у правшей расположен в верхней височной извилине (поля 20-22, 41-42, 52).
Астереогноз - нарушение узнавания предметов на ощупь при сохранности поверхностной и суставно-мышечной чувствительности. Нередко больной ощущает "лишние ноги" (три), шесть пальцев (псевдомелия) или путает правую и левую сторону тела (аутотопагнозия). Патологический очаг, обусловленный сосудистым, опухолевым, воспалительным процессом, локализуется у правшей в передних отделах левой теменной доли (поле 40).
ДВИГАТЕЛЬНЫЕ РАССТРОЙСТВА. Двигательная активность человека в норме обусловлена согласованным взаимодействием корковых центров головного мозга, подкорковых узлов, мозжечком и спинным мозгом.
Произвольные, или целенаправленные, движения контролируются пирамидной системой: клетки Беца (нейроны гигантопирамидальные) в передней центральной извилине, лучистый венец, передняя треть заднего бедра внутренней капсулы, основание ножки мозга, мост мозга (варолиев мост) и продолговатый мозг, где большая часть волокна переходит на другую сторону, в боковые столбы спинного мозга, а неперекрещенные волокна - в передние столбы спинного мозга, двигательные клетки передних рогов спинного мозга.
Непроизвольные, или автоматизированные, движения контролируются экстрапирамидной системой (стриопаллидарный отдел - полосатое тело, в которое входят хвостатое ядро и скорлупа, и паллидум, включающее бледный шар, черное вещество, красное и субталамическое ядро) и мозжечком, который также регулирует равновесие тела, тонус и координацию движений в конечностях. Экстрапирамидная система тесно связана с корой лобной доли, что позволяет экстрапирамидной системе подключаться к произвольным движениям. Эфферентные волокна из экстрапирамидной системы концентрируются в красном ядре, ретикулярной формации ствола, зрительном бугре, четверохолмии, вестибулярных ядрах, куда направляются сигналы из мозжечка. Вот почему стриопаллидарные и мозжечковые импульсы совместно подходят к двигательным клеткам передних рогов спинного мозга.
Центральный паралич или парез - поражение двигательных центров в коре большого мозга, а также двигательного (пирамидного) пути на всем протяжении полушарий и ствола мозга до соответствующих мотонейронов передних рогов спинного мозга (альфа-большие клетки, альфа-малые клетки и гамма-нейроны); характеризуется невозможностью произвести произвольное движение из-за слабости в конечностях.
Гемиплегия - поражение обеих конечностей на одной стороне в виде сгибательной контрактуры верхней и разгибательной - нижней конечности (поза Вернике - Манна), что наиболее часто наблюдается при нарушении пирамидного пути в области заднего бедра внутренней капсулы.
Гемипарез - ослабление произвольных движений конечностей с одной стороны (монопарез - слабость одной конечности); возникает в случаях, когда двигательный путь нарушен не полностью, а также в восстановительный период после церебральных инсультов.
Альтернирующие параличи. Кроме гемиплегии, имеются параличи определенных черепных нервов на противоположной стороне, что указывает на поражение в области ствола мозга.
Перекрестный паралич
ГЛАВА 10
НЕВРОЛОГИЧЕСКИЕ СИНДРОМЫ И НЕОТЛОЖНЫЕ НЕВРОЛОГИЧЕСКИЕ ЗАБОЛЕВАНИЯ
10.1 ОСТРЫЕ НАРУШЕНИЯ МОЗГОВОГО КРОВООБРАЩЕНИЯ
ОПРЕДЕЛЕНИЕ
Инсульт - это вызванное патологическим процессом острое нарушение кровообращения в головном или спинном мозге, сопровождающееся развитием стойких симптомов поражения ЦНС. Преходящие нарушения мозгового кровообращения - это такие нарушения церебральной гемодинамики, которые характеризуются внезапностью и кратковременностью дисциркуляторных расстройств в головном мозге, проявляющихся очаговыми и/или общемозговыми симптомами, проходящими в течение 24 часов.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ.
Основными причинами развития ишемического инсульта (инфаркта мозга) являются крупных артериальных сосудов; заболевания, сопровождающиеся тромботической эмболизацией мозговых артерий (поражение клапанов сердца, СССУ, мерцание предсердий, тромбы в полостях сердца и т.п.), заболевания, характеризующиеся поражением артериол (артериальная гипертензия, артерииты); гематологические заболевания (лейкозы, полицитемия и т.д.).
В патогенезе инфаркта мозга основную роль играет критическое снижение мозгового кровотока вследствие расстройства общей гемодинамики или срыва саморегуляции мозгового кровообращения. Основными причинами внутримозгового кровоизлияния являются артериальная гипертензия, внутричерепная аневризма, церебральная амилоидная ангиопатия, использования антикоагулянтов или тромболитиков.
Субарахноидальные кровоизлияния в основном обусловлены разрывом мешотчатой аневризмы (60% всех случаев), артериовенозной мальформацией (5% всех случаев) и примерно в 30% случаев установить причину не удается.
Геморрагический инсульт развивается в результате разрыва сосуда или как следствие вазомоторных нарушений, приводящих к длительному спазму, парезу или параличу сосудов мозга, что вызывает замедление тока крови и развитие гипоксии мозга.
КЛАССИФИКАЦИЯ.
I. Преходящие нарушения мозгового кровообращения
1. Транзиторные ишемические атаки.
2. Гипертонические церебральные кризы.
II. Острая гипертоническая энцефалопатия.
III. Инсульты
1. Геморрагические
а) паренхиматозные.
б) субарахноидальные.
в) субдуральные и эпидуральные гематомы.
г) сочетанные.
2. Ишемические
КЛИНИЧЕСКАЯ КАРТИНА.
Патогномоничных признаков для того или иного вида острого нарушения мозгового кровообращения не существует.
Для диагностики геморрагического инсульта имеет значение следующее сочетание признаков:
1. Данные в анамнезе, указывающие на высокое артериальное давление и гипертонические церебральные кризы.
2. Острое начало заболевания, чаще днем, во время активной деятельности. Быстрое, прогрессирующее ухудшение состояния пациента.
3. Преобладание в клинической картине очаговых симптомов над общемозговыми, раннее развитие комы.
4. Выраженные вегетативные нарушения: гиперемия или, в особенно тяжелых случаях, бледность лица, потливость, повышение температуры тела и другие симптомы, являющиеся следствием нарушения функций гипоталамуса.
5. Раннее появление симптомов, обусловленных смещением и сдавленном мозгового ствола. При этом кроме нарушения сознания, дыхания и сердечной деятельности отмечаются глазодвигательные расстройства (сужение глазной щели, изменение величины зрачков - в 80% случаев мидриаз на стороне поражения, страбизм, диплопия) нистагм, расстройства мышечного тонуса по типу децеребрационной ригидности и горметонии.
6. Возраст больных - 40-55 лет.
Диагностические признаки, характерные для ишемического инсульта:
1. Указание в анамнезе на ИБС, инфаркт миокарда, мерцательную аритмию и транзиторные ишемические атаки.
2. Менее бурное, чем при геморрагическом инсульте развитие, часто во сне или сразу после сна.
3. Преобладание очаговых симптомов над общемозговыми, относительная устойчивость жизненно важных функций, сохранность сознания.
4. Возраст больных - старше 60 лет.
СХЕМА НАЗНАЧЕНИЯ ПРЕПАРАТОВ
Недифференцированная терапия на догоспитальном этапе.
1. Больной с острым нарушением мозгового кровообращения при любой форме инсульта должен быть срочно госпитализирован в лежачем положении в сопровождении медицинского работника в неврологическое отделение больницы. Транспортировка осуществляется машиной скорой помощи, на носилках с приподнятым головным концом. Противопоказанием для транспортировки являются грубые нарушения дыхания или сердечно-сосудистой деятельности, предагональное состояние.
2. Нормализация жизненно важных функций - дыхания и сердечно-сосудистой деятельности.
3. Борьба с отеком мозга, направленная на снятие цитотоксического и перифокального отека. Наиболее перспективны в этом отношении кортикостероиды, в частности, дексаметазон, который в 6 раз активнее преднизолона, не вызывает задержки калия. В первые 2-3 дня инсульта дексаметазон назначают в дозе 16-20 мг/сут внутривенно капельно или струйно (по 4 мг каждые 6 часов) с постепенным снижением суточной дозы - 12-8-4 мг. Затем, если позволяет состояние больного, переходят на пероральный прием препарата. Продолжительность приема дексаметазона зависит от тяжести инсульта и выраженности отека головного мозга.
Эффективность кортикостероидов и возможность их назначения при геморрагических инсультах обсуждается до сих пор. При их применении следует помнить о таком противопоказании, как высокое АД. Однако многие авторы считают их назначение возможным и в этом случае, если в клинических симптомах преобладают явления отека мозга.
4. Вторая группа препаратов, к сожалению, очень редко используемая для снятия отека мозга - это осмотические диуретики. Некоторые авторы считают, что осмотические диуретики более эффективны, чем кортикостероиды. Используется маннитол в дозе 0,5-1 г/кг внутривенно капельно в виде 10-20% р-ра, приготовленного ex tempore на физиологическом растворе или 5% глюкозе. Максимальная разовая доза препарата - 3 г/кг. Однако при его применении следует помнить о таком неприятном феномене, как “симптом отдачи”, то есть повышение внутричерепного давления в среднем на 30-40% от исходного через 45 мин - 2 часа после введения препарата. С этим побочным эффектом можно бороться, во-первых, дробным введением препарата, разбивая суточную дозу на 2-3 приема, или, во-вторых, вводить между приемами маннитола, салуретики, например фуросемид в дозе 40 мг внутривенно струйно или в/м на физиологическом растворе. Применение только салуретиков (фуросемида и других), особенно при ишемическом характере инсульта, считается нецелесообразным. Эти препараты вызывают потерю электролитов с мочой, не оказывая значимого снижения внутричерепного давления. Кроме того, салуретики ухудшают микроциркуляцию и нарушают реологические свойства крови, что в свою очередь может способствовать дальнейшему развитию отека мозга.
Кроме маннитола из осмодиуретиков можно использовать глицерин, который не обладает “симптомом” отдачи и умеренно действует на системное артериальное давление. Применяется препарат внутривенно капельно в виде 10% р-ра следующего состава (глицерин - 30,0; аскорбинат натрия - 20,0; физиологический раствор - 250,0) в количестве 400-800 мл/сут в течение первых 2-3 дней заболевания. Возможно применение препарата перорально - по 1 г/кг каждые 6 часов.
5. Поскольку неврологический дефицит, возникающий после геморрагических инсультов связан не с самим кровозлиянием, а с ангиоспазмом и ишемией вокруг него, целесообразно применять препараты улучшающие кровоснабжение головного мозга. Предложен специальный препарат, улучшающий мозговое кровообращение - нимотоп (нимодипин), о котором будет сказано ниже. При его отсутствии можно использовать следующие лекарственные средства:
а) эуфиллин 2,4% р-р 10 мл внутривенно струйно или капельно на физиологическом растворе (препарат несовместим с растворами глюкозы!).
б) кавинтон (не ранее чем через 4-5 дней от начала геморрагического инсульта) - в дозе 1-2 мл (10-20 мг) внутривенно капельно на физиологическом р-ре.
6. Купирование рвоты - нейролептики, например по 0,4 - 1 мл 0,5% в/м или метоклопрамид (церукал, реглан) по 10 мг в/м.
СТАНДАРТНЫЕ ОШИБКИ ТЕРАПИИ
1. Применение таких препаратов как хлористый кальций, викасол или аскорбиновая кислота для остановки кровотечения при геморрагических инсультах бессмысленно, так как они начинают действовать только через несколько суток.
2. Применение оксибутирата натрия и реланиума в качестве антигипоксантов при ишемическом инсульте возможно лишь при полной уверенности в характере инсульта, так как они могут стушевать картину заболевания.
10.4 ГОЛОВНАЯ БОЛЬ
Наиболее часто встречаются мигрень, головные боли напряжения и пучковая головная боль.
Мигрень
ОПРЕДЕЛЕНИЕ.
Мигрень - это пароксизмальные состояния, проявляющиеся приступами интенсивной головной боли пульсирующего характера, периодически повторяющиеся, локализующиеся чаще всего в одной половине головы, преимущественно в лобно-височно-теменной области, сопровождающиеся в большинстве случаев тошнотой, иногда рвотой, непереносимостью яркого света, громких звуков, сонливостью и вялостью после приступа.
По классификации выделяют классическую мигрень (мигрень с аурой) и простую (мигрень без ауры).
Аура - предшествующие мигрени различные сенсорные или двигательные нарушения. Различают офтальмическую ауру - гомонимные зрительные нарушения в виде зигзагов, искр, сочетающихся с мерцающим спиралеподобным контуром; гемипарестетическую ауру - парестезии или ощущение онемения, возникающие локально и распространяющиеся медленно на половину тела; паралитическая аура - в виде односторонней слабости в конечностях; афатическая аура - в виде речевых нарушений.
Осложнение мигрени - мигренозный статус - приступы мигрени, следующие один за другим в течение нескольких дней, интенсивная боль часто сочетается с непрекращающейся тошнотой и рвотой.
СХЕМА НАЗНАЧЕНИЯ ПРЕПАРАТОВ
1. Все лекарственные средства оказываются тем эффективнее, чем раньше начато лечение. При классической мигрени - на стадии появлении ауры, при простой мигрени - от момента появления головной боли. На высоте приступа большинство медикаментозных средств малоэффективно.
2. Многим больным с редкими приступами мигрени помогают ненаркотические анальгетики и нестероидные противовоспалительные: ацетилсалициловая кислота по 500 мг в таблетках или в виде более быстродействующей шипучей формы; парацетамол по 1000 мг; комбинированные препараты - седальгин, спазмовералгин - по 1-2 таблетке. Нередко эти препараты пациенты принимают еще до приезда бригады скорой помощи.
Основная терапия при развернутом приступе:
1. Наиболее эффективным препаратом для купирования приступов мигрени как в ранней, так и развернутой их стадии является суматриптан, который вводится подкожно или перорально. Обычная доза для подкожного введения 6 мг. При необходимости ее вводят повторно через 1 час (суммарная доза не должна превышать 12 мг/сут). Иногда используют более высокие дозы. Персонально по 100 мг; максимальная суточная доза 300 мг с интервалом не менее 2-х часов.
2. Достаточно эффективным средством также являются препараты спорыньи (эрготамин), как в виде монотерапии, так и в сочетании с анальгетиками, седативными и противорвотными средствами. Для лечения мигренозного приступа назначают эрготамина гидротартрат по 1 мг перорально (при необходимости можно повторять каждые 30 минут, но не более 5 таблеток за приступ) или комбинированный препарат кафергот (эрготамин - 1 мг + кофеин 100 мг) по 1-2 таблетки, при необходимости повторять, но также не более 5 таблеток за приступ. Если из-за тошноты или рвоты больной не может применять эрготамин внутрь его вводят парентерально: 0,5-1 мл 0,05% р-ра внутривенно или в/м. Для парентерального применения можно использовать дигидрированный алкалоид спорыньи - дигидроэрготамин по 1 мг п/к, в/м или в/в (предварительно для уменьшения тошноты вводят церукал (метоклопрамид) (5 мг) либо дипразин (25 мг). Если головная боль не прекращается в течение 30 минут, то вводят еще 0,5 мг дигидроэрготамина.
3. В качестве дополнительной терапии для уменьшения тошноты и рвоты, которая может быть вызвана как самим приступом, так и приемом эрготамина, назначают нейролептики, такие как прохлорперазин (компазин) по 5-10 мг в/м, галоперидол по 0,4-1,0 мл 0,5% в/м; метоклопрамид по 10 мг в/м.
4. Поскольку приступы мигрени прекращаются при засыпании, назначают снотворные и седативные средства: реланиум в/м или в/в по 2 мл 0,5% р-ра в/м или флуразепам перорально по 15-60 мг.
5. При тяжелых приступах головной боли и неэффективности вазоконстрикторов (препаратов эрготамина, суматриптана) и угрозе развития мигренозного статуса можно применять наркотические анальгетики кодеин (по 30-60 мг) или морфин (4-8 мг), каждые 3-4 часа.
6. При развитии мигренозного статуса больных необходимо госпитализировать с поддержанием сна в течение нескольких часов или даже дней. Показано внутривенно капельное введение кортикостероидов - преднизолон 30-90 мг; дегидратационная терапия (фуросемид по 40 мг внутривенно); 20 мл 40% р-ра глюкозы внутривенно струйно.
АЛГОРИТМ ДЕЙСТВИЙ ПРИ МИГРЕНИ

СТАНДАРТНЫЕ ОШИБКИ ТЕРАПИИ
1. При мигрени и особенно при пучковой головной боли противопоказано введение сосудорасширяющих средств (никотиновая кислота, эуфиллин), так как они могут провоцировать развитие нового приступа и ухудшать течение настоящего.
2. Ненаркотические анальгетики при пучковой головной боли неэффективны.
3. Введение такого препарата как но-шпа бесполезно при всех видах головной боли.
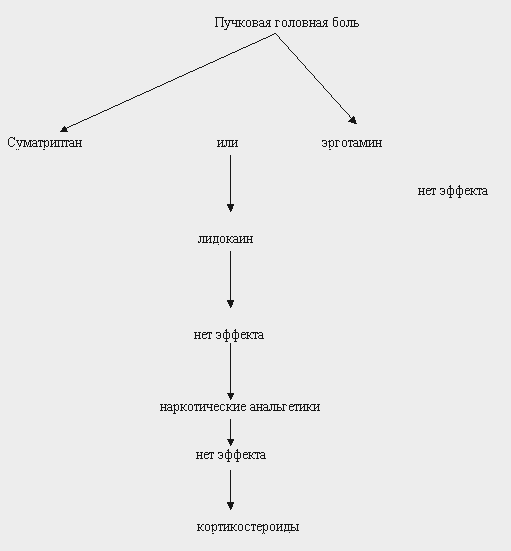
Пучковая (кластерная) головная боль (болезнь Хортона)
ОПРЕДЕЛЕНИЕ.
Приступообразные интенсивные головные боли в области глазного яблока и в периорбитальной зоне, протекающие в виде серий (пучков), сопровождающиеся вегетативными проявлениями в лице на стороне боли - покраснение глаза, заложенность одной половины носа; психомоторным возбуждением и, в отличие от мигрени, поражающие преимущественно мужчин. Отсутствие ауры и кратковременность боли усложняют борьбу с приступом.
СХЕМА НАЗНАЧЕНИЯ ПРЕПАРАТОВ
Основная терапия приступа:
1. Суматриптан по 6 мг п/к обычно купирует приступ в любой его стадии.
2. При отсутствии суматриптана иногда приступ удается оборвать немедленным приемом препаратов эрготамина или внутривенным введением дигидроэрготамина (дозировку см. выше).
Дополнительная терапия при неэффективности вышеназванных средств.
3. Метисергид 4-8 мг/сут перорально.
4. При неэффективности или плохой переносимости метисергида назначают карбонат лития по 300 мг 3-4 раза в сутки.
5. Иногда приступ можно купировать закапыванием в нос 1 мл 4% лидокаина.
6. Есть данные, что ингаляции кислорода в течение 10 мин со скоростью 7 л/мин устраняют головную боль примерно в 80% случаев.
7. При неэффективности других методов купирования приступа можно применить кортикостероиды (например, преднизолон по 30-90 мг внутривенно капельно).
8. При неэффективности вышеперечисленных методов лечения возможно применение наркотических анальгетиков (например, кодеин по 30-60 мг, каждые 3-4 часа).
АЛГОРИТМ ДЕЙСТВИЙ ПРИ БОЛЕЗНИ ХОРТОНА
Головные боли напряжения
Эта форма имеет наибольшую распространенность среди других форм головной боли. Боль носит мучительный ноющий характер, захватывает всю голову по типу “шлема”, “каски”, “обруча”, иногда сопровождается чувством тошноты, головокружения. Страдающие описанными головными болями, как правило, имеют и другие признаки эмоциональных нарушений: повышенная раздражительность, сниженное настроение, быстрая утомляемость, плохой сон, выраженные вегетативные нарушения и т. п. Боли могут длиться от нескольких часов до 7-15 дней - эпизодическая форма головной боли напряжения (ГБН), или до года и более - хроническая форма ГБН.
СХЕМА НАЗНАЧЕНИЯ ПРЕПАРАТОВ
1. Важнейшее условие успеха - доверие больного. Иногда для существенного уменьшения головной боли достаточно лишь убедить его в отсутствии опасной болезни, развеяв его страхи о возможной опухоли или ином поражении мозга.
2. Иногда при ГБН помогают аспирин или парацетамол (дозировку см. выше), но наиболее эффективным средством являются трициклические антидепрессанты, например амитриптилин по 20 мг (2 мл) в/м или перорально по 1 таблетке (25 мг/сут) с постепенным увеличением дозы до 75-100 мг/сут. Положительный эффект амитриптилина при ГБН обусловлен его анксиолитическим, тимолептическим и выраженным седативным эффектом.
3. В более редких случаях, когда преобладают тревожность и мышечное напряжение рекомендуется сочетание бензодиазепинов, например, диазепама (5-30 мг/сут в/м или п/о) с аспирином или парацетамолом.
Основные дифференциально-диагностические признаки мигрени, пучковой головной боли и головной боли напряжения.
|
Признак |
Болезнь Хортона |
Мигрень |
ГБН |
|
Локализация |
Всегда односторонняя, боли в периорбитальной области |
Односторонняя, в ряде случаев двусторонняя |
Двусторонняя, преимущественно в лобной и затылочной области |
|
Характер |
острый, непереносимый |
пульсирующий |
ноющий по типу “шлема”, “каски” |
|
Возраст начала болезни |
20-50 |
10-40 |
20-40 |
|
Встречаемость |
90% мужчин |
65-70% женщин |
88% у женщин |
|
Возникновение атак |
Ежедневно в течение нескольких недель или месяцев |
Интермиттирующее течение с различной частотой (обычно 1-8 раз в месяц) |
|
|
Сезонность |
Как правило весной или осенью |
Не отмечается |
Не отмечается |
|
Число атак |
1-6 в день |
1-8 в месяц |
|
|
Продолжительность боли |
10 мин - 3 часа |
4-48 часов |
от нескольких часов до 13 месяцев |
|
Продром |
Отсутствует |
Наблюдается в 25-30% случаев |
Отсутствует |
|
Тошнота, рвота |
Редко |
Часто |
Редко |
|
Фото/фонофобия |
Редко |
Часто |
Часто |
|
Слезотечение |
Часто |
Нечасто |
Нечасто |
|
Заложенность носа |
Часто |
Отсутствует |
Отсутствует |
|
Птоз |
Нередко |
Редко |
Отсутствует |
|
Полиурия |
Нехарактерна |
Нередко |
Отсутствует |
|
Мышечно-тонический синдром (в мышцах шеи и головы) |
Нехарактерен |
Редко |
Характерен |
|
Эмоционально-личностные нарушения |
Психомоторное возбуждение в момент приступа |
Редко |
Часто - депрессивное или тревожное состояние |
|
Семейный характер |
Редко |
Часто |
Редко |
|
Миоз |
Часто |
Отсутствует |
Отсутствует |
10.5 ВЕГЕТАТИВНЫЕ КРИЗЫ
ОПРЕДЕЛЕНИЕ.
Симпатико-адреналовый криз характеризуются неприятными ощущениями в области грудной клетки и головы, подъемом АД, тахикардией до 120-140 уд./мин, ознобом, похолоданием и онемением конечностей, бледностью кожных покровов, мидриазом, экзофтальмом, ощущением страха, тревоги, сухостью во рту. Завершается приступ полиурией с выделением светлой мочи.
Вагоинсулярный криз проявляется головокружением, ощущением удушья, тошнотой, снижением АД, иногда брадикардией, экстрасистолией, покраснением лица, гипергидрозом, слюнотечением, желудочно-кишечными дискинезиями.
Чаще, однако, вегетативные кризы носят смешанный характер, когда признаки симпатической и парасимпатической активации возникают одновременно или следуют один за другим. В зарубежных исследованиях эти состояния обозначают как “панические атаки”.
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ ПАНИЧЕСКИХ АТАК
(1980, Американская ассоциация психиатров)
1. Вегетативные симптомы (сердцебиение, кардиалгии, чувство нехватки воздуха, потливость, чувство жара и холода).
2. Когнитивные (деперсонализация - психопатологическое расстройство самосознания с субъективным чувством отчуждения собственной личности (собственных мыслей, эмоций, действий) осознаваемое и болезненно переживаемое самим больным и т. п.).
3. Аффективные (страхи).
ОСОБЕННОСТИ КЛИНИКИ ПАНИЧЕСКИХ АТАК
o в приступах - полисистемность.
o эмоционально-аффективный феномен (страх смерти, кардиофобия и т. п.).
o пароксизмальный характер - спонтанное возникновение приступа в течение короткого времени (10 минут).
o функционально-неврологический феномен (ком в горле, нарушения речи, зрения, слуха, судороги, утрата сознания, слабость в левой половине тела, тошнота, рвота, абдоминальный дискомфорт).
СХЕМА НАЗНАЧЕНИЯ ПРЕПАРАТОВ
1. Лечение как симпатоадреналового, так и вагоинсулярного кризов следует начинать с внутримышечного или внутривенного введения 2 мл 0,5 р-ра реланиума или в/м введения 10-20 мг амитриптилина (при наличии у пациента депрессивного фона).
2. Дополнительно при симпатоадреналовой направленности криза применяют β-блокаторы - пропранолол (анаприлин, обзидан) (40-120 мг/сут) сублингвально или перорально или альфа-адреноблокаторы - пирроксан 1-2 мл 1% р-ра в/м или перорально по 30-90 мг/сут. При вагоинсулярном кризе - платифиллин 1-2 мл 0,2% р-ра п/к.
3. Панические атаки требуют наблюдения и лечения у психоневролога с назначением курсов высокопотенцированных бензодиазепинов - альпразолама, клоназепама; трициклических антидепрессантов - амитриптилина, имипрамина; препаратов нормализующих тонус вегетативной нервной системы.
СТАНДАРТНЫЕ ОШИБКИ ТЕРАПИИ
1. Введение ненаркотических анальгетиков и но-шпы при вегетативных кризах неэффективно.
2. Антигистаминные препараты, такие как супрастин, димедрол не дают заметного эффекта и могут быть использованы только при отсутствии бензодиазепинов и трициклических антидепрессантов.
10.6 ВЕРТЕБРОГЕННЫЙ БОЛЕВОЙ СИНДРОМ
Вертеброгенный болевой синдром обусловлен грыжами межпозвонковых дисков, остехондрозом, спондилезом позвоночника и миофасциальными болями.
Грыжа межпозвонкового диска - это выпячивание пульпозного ядра и части фиброзного кольца в позвоночный канал или межпозвоночное отверстие. Выпячивание чаще всего происходит в заднем или заднебоковом направлении. Обычно она представляет собой сплошное образование, сохраняющее связь с телом диска, но иногда ее фрагменты прорывают заднюю продольную связку и выпадают в позвоночный канал.
Клиническая картина грыж дисков в поясничном отделе проявляется болью в поясничном отделе позвоночника. Обычно она бывает ноющей и постепенно нарастающей, реже острой. Боль иррадиирует в ягодицу и по задней поверхности бедра и голени. Кроме того могут наблюдаться парестезии (онемение, ползание мурашек), снижение, снижение или утрата рефлексов в зоне пораженного корешка. Болевой синдром усиливается при подъеме тяжестей, кашле, чихании.
При грыжах дисков в шейном отделе возникают боли в задней шейной области иррадиирующие в руку. Также могут наблюдаться парестезии, расстройства чувствительности и выпадение рефлексов в зоне пораженного корешка.
Клиническая картина при грыжах в диска в грудном отделе аналогична вышесказанному. Но нужно помнить о том, что боли в грудном отделе позвоночника могут имитировать стенокардию, плевральную боль и боли при заболевании органов брюшной полости.
Симптомы при остеохондрозе и спондилезе обычно такие же, как при грыжах дисков, соответствующих отделов позвоночника, но болевой синдром менее интенсивен.
Миофасциальные боли могут быть одним из симптомов при остеохондрозе и грыжах дисков либо самостоятельным заболеванием, возникшим без дегенеративных изменений в позвоночнике.
СХЕМА НАЗНАЧЕНИЯ ПРЕПАРАТОВ
1. Строгий постельный режим 3-5 дней.
2. Щит под матрац, удобное положение в постели.
3. Назначение нестероидных противовоспалительных средств - диклофенак 3,0 (75 мг) в/м или перорально 50-150 мг, разделенных на 2-3 приема. Максимальная суточная доза - 150 мг. Вместо нестероидных противоспалительных средств возможно также использование ненаркотических анальгетиков, например анальгина 50% - 2,0 в/м.
4. Миорелаксирующие средства - реланиум 0,5% 2 мл в/м или пероральные миорелаксанты: сирдалуд по 2 мг 2-3 раза в день или баклофен по 5 мг 2-3 раза в день.
5. При выраженном болевом синдроме применяют трициклические антидепрессанты - амитриптилин 2 мл в/м или перорально 25 мг по следующей схеме 1/4 таблетки утром, 1/4 днем, 1/2 на ночь.
6. Неотложное хирургическое лечение в специализированных нейрохирургических стационарах показано в случае сдавления срединной грыжей диска конского хвоста с развитием парапареза, снижения чувствительности в ногах и нарушения функции тазовых органов.
7. При неэффективности консервативного лечения грыж дисков в течение 3-4 месяцев показано плановое оперативное лечение.
СТАНДАРТНЫЕ ОШИБКИ ТЕРАПИИ
Назначение спазмолитиков (но-шпа, баралгин) при вертеброгенных болевых синдромах малоэффективно.
Каждое заболевание НС характеризуется определенными симптомами и синдромами, выявление которых позволяет определить место поражения НС (установить топический диагноз). Под симптомом понимают признак болезни, синдром в неврологии – это совокупность устойчивых симптомов, характеризующихся определенное патологическое состояние нервной системы и объединенных общим их прохождением. При повреждениях или заболеваниях нервной системы у человека возникают нарушения в виде двигательных, чувствительных, координационных, психических, вегетативных и др. расстройств.
Движение - проявление жизнедеятельности обеспечивающее возможность активного взаимодействия как составных частей, так целого организма с окружающей средой. Движение бывает непроизвольным (рефлекторным, бессознательным) и произвольным (сознательным). Главным образованием, обеспечивающим регуляцию произвольных движений, является пирамидная система, которая связывает двигательные центры коры мозга с двигательными ядрами ЧМН и двигательными (мотонейронами) передних рогов спинного мозга в корково-мышечный путь.
Непроизвольные двигательные реакции являются безусловными и возникают в ответ на болевые, звуковые, световые и др. раздражения и растяжения мышц. Произвольные двигательные реакции возникают как результат реализации определенных двигательных программ и осуществляются при сокращении мышц.
Двигательные нарушения проявляются при повреждении в связи между двигательной зоной коры головного мозга (передняя центральная извилина) и мышцами, а также при поражении корково-мышечного пути. При этом, вне зависимости от того, на каком уровне нарушается связь, мышца теряет способность сокращаться и развивается паралич. Паралич - полное отсутствие произвольных движений. Характер паралича зависит от того, какой двигательный - нейрон поврежден - центральный или периферический.
При повреждении центрального (первого) двигательного - нейрона развивается центральный или спастический паралич. Чаще центральный паралич возникает при нарушении мозгового кровообращения и характеризуется:
1) повышением мышечного тонуса (мышечная гипертония или спастика),
2) высокими сухожильными и периостальными рефлексами гиперрефлексия,
3) патологическими разгибательными и сгибательными рефлексами,
4) клонусами - ритмическими, повторными, долго не
затухающими сокращениями какой-либо группы мышц при
определенных приемах вызывания,
5) защитными рефлексами - непроизвольными движениями, выражающимися в сгибании или разгибании парализованной конечности при ее раздражении (укол, охлаждение и т.п.),
6) непроизвольными содружественными движениями в ответ на
целенаправленное или непроизвольное движение - синкинезиями,
7) поражение в области ствола мозга приводит к развитию
альтернирующих синдромов: сочетание патологии ЧМН на стороне патологического очага и спастической гемиплегией на противоположной.
При повреждении периферического (второго; двигательного - нейрона развивается периферический или вялый паралич, который характеризуется:
1) снижением или потерей мышечного тонуса - гипотонией или атонией мышц,
2) нарушением питания мышц - атрофией парализована мышц,
3) гипорефпексией - снижением или арефлексией отсутствием сухожильных рефлексов,
4) нарушением электровозбудимости - реакция перерождения.
При вялом параличе нет не только произвольных, но и рефлекторных движений. Если при вялом параличе нет расстройств чувствительности, то поражены клетки переднего рога спинного мозга, для чего характерны фибриллярные подергивания мышь реакции перерождения и раннее появление атрофии мышц. Для поражения передних спинномозговых корешков характерны фасцикулярные подергиваний мышц, арефлексия и атония мышц в зоне иннервации. Если к двигательным нарушениям добавляется нарушение чувствительности, это означает, что поврежден весь периферический нерв.
Поражение периферического нерва м.б. неполным, тогда больного возникает мышечная слабость. Такое явление частичного нарушения движений - уменьшение объема и силы мышц называется парезом . Парез мышц одной конечности называете монопарезом, двух конечностей – парапарезом, трех – трипарезом, четырех - тетрапарезом. При половинном поражении тела (права рука и правая нога) развивается гемипарез. Локализация очаг поражения обуславливает патологические изменения на различны уровнях: если спинной мозг по своему поперечнику поражен выше шейного утолщения (воспаление, травма, опухоль), то у больного возникает спастическая тетраплегия,
Термин плегия соотносим с понятием паралич и обозначает полное отсутствие сокращений соответствующих мышц. При нерезко нарушенном мышечном тонусе отмечаются явления апраксии невозможность из-за неумения выполнить целенаправленны практические действия по самообслуживанию.
Расстройства движений м.б. выражены и нарушениям координации - атаксиями, которая бывает двух видов: статическая и динамическая. Статическая атаксия - нарушение равновесия при стоянии (в статике), проверяется устойчивостью в пробе Ромберга, динамическая атаксия - нарушение равновесия при несоразмерности двигательного акта (шаткая, неуверенная походка с широко расставленными руками). Атаксия возникает при патологии мозжечка и вестибулярного аппарата. Другие мозжечковые нарушения: нистагм - ритмичные подергивания глазных яблок, чаше при взгляде в стороны; скандированная речь - толчкообразная речь ударениями через определенные интервалы; мимопопадание - промахивание при выполнении целенаправленного движение, адиадохокинез - несогласованные движения рук при их вращении в вытянутом положении (рука отстает на стороне поражения); дисметрия - нарушение амплитуды движений; головокружение; интеционное дрожание - дрожь (тремор) при выполнении точных движений. Двигательные нарушения иногда сопровождаются гиперкинезами непроизвольно возникающими движениями, лишенными физиологического значения. Различные виды гиперкинезов возникают при патологии экстрапирамидной системы.
К гиперкинезам относят:
- судороги - непроизвольные сокращения в виде клонических - быстро чередующихся сокращений мышц и тонических - длительных по периоду сокращений мышц, судороги - результат раздражения коры или ствола головного мозга;
- атетоз - медленные вычурные (червеобразные) сокращения мышц конечностей (чаще пальцев рук и ног), появляются при патологии коры;
- дрожание - непроизвольные ритмические колебательные движения конечностей или головы при поражении мозжечка и подкорковых образований;
- хорея - быстрые беспорядочные движения, похожие на преднамеренное кривлянье, пританцовывание;
- тик - кратковременные однообразные клонические подергивания отдельных мышечных групп (чаще лица);
- лицевой гемиспазм - приступы судорожных подергиваний мышц одной половины лица;
- миоклония - быстрые, молниеносные сокращения отдельных мышечных групп.
Поражения спинного мозга на различных его уровнях наряду с двигательными нарушениями проявляются и чувствительными расстройствами.
Чувствительность - способность организма воспринимать раздражения из окружающей среды или от собственных тканей или органов. Чувствительные рецепторы подразделяются на экстерорецепторы (болевые, температурные, тактильные рецепторы); проприорецепторы (расположенные в мышцах, сухожилиях, связках, суставах), дающие информацию о положении конечностей и туловища в пространстве, степени сокращения мышц; интерорецепторы (расположенные во внутренних органах).
Интероцептивной чувствительностью называют ощущения возникающие при раздражении внутренних органов, стенок сосудов и т.п. Она связана со сферой вегетативной иннервации. Выделяют также специальную чувствительность, возникающую в ответ на раздражение извне органов чувств: зрения, слуха, обоняния, вкуса.
Наиболее частым признаком раздражения чувствительности является боль. Боль - это реальное субъективное ощущение обусловленное наносимым раздражением или патологией в тканях или органах. При поражении нервных волокон, осуществляющих соматическую иннервацию, возникают соматалгии. Такие боли носят постоянный или периодический характер, не сопровождаюта вегетативными проявлениями. При вовлечении в процесс волокон вегетативной чувствительной иннервации, развиваются симпаталгии. Эти боли глубокие, давящие, постоянного или периодического характера, сопровождаются вегетативными реакциями "гусинная" кожа, потоотделение, трофические расстройства. Боль опоясывающего характера или идущая вдоль конечности получил; название корешковой боли. Каузалгия - жгучая боль. Боль может носить местный, проекционный, иррадиирущий, отраженный фантомный, реактивный характер.
Местная боль возникает в области имеющегося болевого раздражения. Проекционная боль - локализация боли не совпадает местом имеющегося раздражения (при ушибе локтевого сустава боль в 4-5 пальцах кисти). Иррадиирущая боль, распространяющаяся с одной ветви раздражаемого нерва на другую. Отраженная боль - проявление болевого раздражения при заболевания внутренних органов. Фантомная боль имеет место у людей перенесших ампутацию, в культе перерезанных нервов. Реактивная боль - боль в ответ на сдавление или натяжение нерва или корешка.
Другие виды нарушения чувствительности: анестезия - полное отсутствие чувствительности; гипостезия - пониженная чувствительность; гиперстезия - повышенная чувствительность, которая большинстве случаев сопровождается болью в зоне иннервации (невралгия). Парестезия - ощущение покалывания, "ползание мурашек", онемения. Дизестезия -извращенное восприятие раздражений, когда тактильное воспринимается как болевое и др. Полиестезия - вид извращения болевой чувствительности, при котором одиночное раздражение воспринимается как множественное. Гемианестезия - потеря чувствительности одной половиной тела, одной конечности - моноанестезия, в области ног и нижней части туловища - параанестезия. Гипестезия - понижение восприятия как всей чувствительности, так и отдельных ее видов. Гиперпатия - состояние, при котором, даже самое небольшое раздражение превышает порог возбудимости и сопровождается болью и длительным последействием. Сенестопатии - разнообразные тягостные, длительно беспокоящие больных ощущения жжения, давления, стягивания и т.п., не имеющие явных органических причин для возникновения. Нарушение одних видов чувствительности при сохранности других, получило название диссоциированных расстройств.
Расстройства чувствительности периферического типа м.б. невральными - нарушение всех видов чувствительности в зоне, снабжаемой пораженным нервом; полиневритическими симметричные расстройства в дистальных отделах конечностей; корешковыми - нарушение всех видов чувствительности в зоне соответствующих дерматомов.
Нервно-психическая деятельность. К ней относят речь, мышление, память, сложные двигательные навыки (праксис), осмысливание разнообразных объектов внешнего мира (гнозия) и др.
Речь - это способность произносить и понимать слова и фразы, осмысливать их, соединяя с определенными понятиями.
Афазия - нарушение речи вследствие поражения корковых _центров анализа и синтеза слов в пределах одного полушария левого у правшей и правого - у левшей. Афазия м.б. сенсорной, моторной, амнестической, тотальной.
Сенсорная афазия заключается в нарушении понимания устной речи вследствие поражения кормового центра звуковых образов слов, но речь сохранена. Этот центр находится в височной области головного мозга. Его поражение приводит и к такому нарушению речевых функций, как чтение.
Моторная афазия - нарушение устной речи вследствие поражения коркового центра речедвигательных автоматизмов, обращенную к нему речь больной понимает. Центр находится а левой лобной доле (у правшей). У таких больных расстраивается также функция письма.
Амнестическая афазия - нарушение способности называть знакомые предметы, при знании их предназначения. Речь таких больных бедна существительными, они забывают названия окружающих вещей, предметов и т.п. Синдром часто сочетается с сенсорной афазией, нарушается слуховая память. Корковый центр находится на стыке височной, затылочной и теменной долей левого полушария (у правшей).
Тотальная афазия - нарушение письма, всех видов речи и ее понимания (возникает при обширных очагах поражения).
Алексия - нарушение чтения и понимания прочитанного из-за поражения центра хранения письменных образов речи. Очаг поражения - в теменной области, сочетается с сенсорной афазией.
Дизартрия - возникает при параличе или парезе артикуляционного аппарата (чаще языка), речь становится неразборчивой, непонятной.
Аграфия - расстройство письма из-за поражения коркового центра двигательных автоматизмов (в лобной области). Сочетается с моторной афазией, затруднением понимания написанного самим больным.
Апраксия - нарушение целенаправленных двигательных навыков вследствие поражения коркового центра сложных действий. Больные не могут застегнуть пуговицы, причесаться, есть ложкой и т.п. Часто нарушается последовательность действий, появляются лишние, ненужные движения (парапраксии) или больной застревает на каком-то движении (персеверация). Апраксия возникает при поражении коры в теменно-височно-затылочной области.
Выделяют моторную, идеаторную и конструктивную апраксию. При моторной апраксии расстроены целенаправленные движения по устному приказу и по подражанию. При идеаторной апраксии - расстройство движений по устному приказу и сохранность действий по подражанию. Конструктивная апраксия - это особый вид нарушения движений, когда больной не в состоянии сконструировать целое из частей, расположить буквы, цифры, отсутствуют пространственные отношения и т.д.
Агнозия - нарушение процессов узнавания при сохранности или небольшом изменении воспринимающей функции органов чувств.
Гнозис тесно связан с памятью. Выделяют следующие виды агнозии:
- зрительная ("душевная слепота") - нарушение узнавания предметов и вещей, при сохранности зрения, очаг поражения в затылочной области;
- слуховая ("душевная глухота") - расстройство узнавания, внешнего мира по характерным звукам (тиканье часов при сохранении слуха, очаг поражения в височной области, сочетается с сенсорной афазией;
- агнозия запахов - нарушение узнавания пахучих веществ по характерному запаху при сохранности обонятельной функции. Очаг локализован в глубинных отделах височной доли;
- агнозия вкуса - потеря способности распознавать знакомые вещества при сохранности вкусовых ощущений, очаг - в центральной извилине;
- астереогноз – не узнавание предметов на ощупь при достаточной сохранности глубокой и поверхностной чувствительности, очаг в теменной доле;
- агнозия частей собственного тела - нарушение схемы тела, путает левую и правую сторону своего тела, ощущает наличие трех ног, четырех рук и т.п, очаг в межтеменной борозде.
Расстройства сознания.
Сознание - высшая форма отражения реальной действительности, представляющая собой совокупность психических процессов человека.
Виды нарушения сознания условно подразделяются на синдромы выключения сознания и синдромы помрачения сознания.
Синдромы выключения сознания: оглушенность ("загруженность") - повышение порога восприятия. Речевой контакт с больным заливается с трудом из-за вялости, заторможенности, дезориентированности, нарушения внимания и т.п. Состояние характерно для опухоли мозга.
Сопор - состояние, при котором больные не реагируют на словесные обращения, неподвижны, хотя при громких повторных обращениях открывают глаза, пытаются произнести слова, но вскоре тают реагировать на любые раздражители. Сохранены безусловные и глубокие рефлексы. Состояние характерно для опухоли, ЧМТ и др. состояний.
Кома - наиболее глубокое включение сознания с отсутствием безусловных и условных рефлексов (за исключением жизненно важных. Состояние комы характерно при ЧМТ, церебральном инсульте, тяжелых интоксикациях, инфекционных заболеваниях.
Синдромы помрачения сознания: делириозный синдром - нарушение ориентированности в собственной личности. Характерны зрительные, слуховые, тактильные галлюцинации. Синдром проявляется при психических заболеваниях (шизофрения), алкогольной интоксикации ("белая горячка").
Сумеречное помрачение сознания - резкое "сужение поля сознания", сумеречное состояние в виде галлюцинаторных проявлений тревоги. страха, злобы и т.п. или автоматические ночные реакции по типу лунатизма.
Транс - кратковременное состояние при котором больной совершает импульсивные целенаправленные действия, о которых в дальнейшем не помнит. Сумеречное состояние и транс характерны для эпилепсии, ЧМТ.
Различные типы расстройства высшей нервной деятельности отмечаются у больных с нарушениями мозгового кровообращения (инсульты), опухолях, абсцессах, интоксикациях, воспалении оболочек мозга и т.д.
Похожая информация.
 Самый древний вид спорта в мире
Самый древний вид спорта в мире Владимир Колокольцев: служба в Афгане, борьба с ОПГ и другие факты биографии главы МВД
Владимир Колокольцев: служба в Афгане, борьба с ОПГ и другие факты биографии главы МВД Чем отличается лук шалот от репчатого лука, можно ли заменять их друг другом отличий от репчатого лука
Чем отличается лук шалот от репчатого лука, можно ли заменять их друг другом отличий от репчатого лука Все бабы как бабы, а я – дура на миллион И главный вопрос: какой женщиной для этого нужно быть
Все бабы как бабы, а я – дура на миллион И главный вопрос: какой женщиной для этого нужно быть Эльза скарлетт титания. Перевооружение эльзы. Сердечные тайны Эрзы Скарлетт
Эльза скарлетт титания. Перевооружение эльзы. Сердечные тайны Эрзы Скарлетт Персонаж аниме Эльза Алая: биография, доспехи и интересные факты
Персонаж аниме Эльза Алая: биография, доспехи и интересные факты Самая популярная аниме героиня
Самая популярная аниме героиня